人体免疫可以从三个层面进行探讨:免疫系统、免疫细胞和免疫分子。而在免疫细胞中,由 T 细胞、B 细胞和 NK 细胞组成的淋巴细胞谱系,与以中性粒细胞、单核细胞为代表的髓样细胞谱系各占半壁江山,共同抵抗外界对人体的侵袭。
淋巴细胞是构成免疫系统的主要细胞类别,占外周血白细胞总数的 20%-45%,成年人体内约有 1012 个淋巴细胞。淋巴细胞可分为许多表型与功能均不同的群体,如 T 细胞、B 细胞、NK 细胞、LAK 细胞等,T 细胞和 B 细胞还可进一步分为若干亚群。T 细胞主要参与细胞免疫,表达 CD3 抗原,其中,T 细胞又包括辅助 T 细胞(Th)和抑制 T 细胞(Ts),它们分别表达 CD4 和 CD8。B 细胞主要参与体液免疫,表达 CD19 抗原;NK 细胞表达 CD16 和/或 CD56,在机体中不依赖抗原刺激自发地发挥细胞毒效应。而淋巴细胞在免疫应答中起核心作用。

一、T 淋巴细胞
淋巴细胞亚群是一群表型多样且存在复杂调控机制的细胞群,能够反映机体的免疫功能,与疾病的发生、发展和转归关系密切。淋巴细胞为白细胞的一种,主要包括 T 细胞、B 细胞、NK 细胞等亚类。
其中 T 细胞主要参与细胞免疫,根据 T 细胞表面标志及功能主要分为:CD4+T 细胞,CD8+T 细胞,CD4+CD25+T 细胞等。
其中 CD4+T 细胞又称为辅助 T 细胞(Th),具有协助体液免疫和细胞免疫的功能;
CD8+T 细胞又称为细胞毒性 T 细胞(CTL),具有直接杀伤靶细胞的功能;
CD4+CD25+T 细胞又称为调节性 T 细胞(Treg)。
T 淋巴细胞的定量分析可以为免疫缺陷和自身免疫性疾病、感染、癌症等疾病的诊断、治疗和预后提供极大的临床帮助。T 淋巴细胞(Tlymphocyte)简称 T 细胞。T 细胞起源于骨髓造血干细胞,在胸腺素及胸腺微环境影响下分化成熟为 T 细胞,故 T 细胞又称胸腺(Thymus)依赖性淋巴细胞。
0 1
T 细胞的分化发育
淋巴样前体细胞进入胸腺之初尚未表达 T 细胞表面标志但表达末端脱氧核苷转移酶,被称为前胸腺细胞。它们在胸腺微环境中的胸腺基质细胞(TSC)及其分泌的细胞因子和胸腺激素作用下,逐渐分化为成熟 T 细胞。
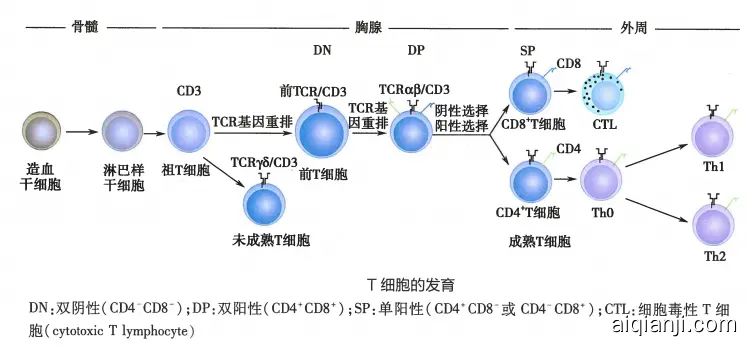
T 细胞发育的阳性选择早期胸腺细胞位于胸腺皮质,表达 CD2 和 CD5 分子,但不表达 CD4 和 CD8 分子,为双阴性细胞(double negative cell,DN)。随着胸腺细胞向皮质深层迁移,同时发生 TCRαβ 基因重排和表达,从而使 CD4-CD8-细胞免于凋亡,并促使其逐渐发育为 CD4+、 CD8+ 双阳性细胞(doublepositive cell,DP)。DP 细胞的表面标志为 TCR+、CD2+ 、CD3+ 、CD4+ 、CD8+ 亦称为前 T 细胞。
DP 细胞继而经历由 TCRαβ 介导的阳性选择过程。若 DP 细胞的 TCRαβ 能与胸腺皮质细胞表面 MHC-II 或 MHC-I 类分子以适当亲和力结合,即继续分化为 CD4+ 或 CD8+ 单阳性细胞(single positive cell,SP):与基质细胞表面 MHC-I 类分子结合的 DP 细胞其 CD8 表达水平增高,CD4 表达水平下降直至丢失;与 MHC-II 分子结合的 DP 细胞其 CD4 表达水平增高,CD8 表达水平下降直至丢失。
若 DP 细胞不能与 MHC 分子有效结合或发生高亲和力结合,则在胸腺皮质中发生凋亡, 或称程序性死亡。仅约 5%DP 细胞经历阳性选择而存活。这种选择过程赋予成熟 CD4- CD8+ 细胞具有识别自身 MHC-I 类分子复合物的能力,而 CD4+CD8- T 细胞则具有识别 MHC-II 类分子复合物的能力,此乃 T 细胞获得 MHC 限制性的基础。
T 细胞发育的阴性选择经历阳性选择的 T 细胞还须通过阴性选择,才发育为成熟的、能识别外来抗原的 T 细胞。位于胸腺皮质与髓质交界处的树突状细胞(dendritic cell,DC)和巨噬细胞均高表达 MHC-I 和 MHC-II 类抗原,MHC 分子与自身抗原结合成复合物。通过阳性选择后的胸腺细胞若能识别此自身抗原-MHC 分子复合物,即被激活而发生程序性死亡,或成为无能细胞,而不能识别该复合物的胸腺细胞则能继续发育。由此,胸腺细胞通过阴性选择而获得对自身抗原的耐受性。
经历上述与 MHC 有关的选择过程,T 细胞才分化为成熟的、具有 MHC 限制性、可识别抗原异物的 CD4+CD8- 或 CD4-CD8+ 单阳性细胞,即具有免疫功能的成熟 T 细胞,进而离开胸腺迁移到外周血液中,并移居于周围淋巴器官,行使细胞免疫功能。
成熟 T 细胞具有两个基本特性:
① TCR 识别抗原受 MHC 限制:经过阳性选择,T 细胞不仅特异性识别已经 APC 加工处理的抗原肽,而且须同时识别与抗原肽结合成复合物的 MHC 分子;
② T 细胞库对自身抗原具有耐受性:经过阴性选择,T 细胞一般不对自身 MHC 分子或与之结合的自身抗原分子产生应答,即所谓自身耐受现象。
0 2
T 细胞亚群
CD4 和 CD8 都是 T 淋巴细胞。它分为 T 辅助淋巴细胞和 T 抑制细胞,在整个人体免疫体系中占重要地位。临床上常通过测量 CD4 细胞数量、CD4 占淋巴细胞的比例,来作为反应机体免疫力的指标。
T 细胞是不均一的群体,目前根据 T 细胞表面标志和免疫功能可将其分为若干亚群,TCRαβ 、 CD3 和 CD2 分子是外周 T 细胞共有的标志。目前将具有 CD4 分子的 T 细胞称 CD4+T 细胞,它识别抗原受 MHC-II 类分子限制。将具有 CD8 分子的 Tc 细胞和 Ts 细胞称为 CD8+T 细胞。Tc 细胞识别抗原受 MHC-I 类分子限制。
CD4+T 细胞 : 辅助性 T 细胞(help T cell, TH)包括 TH 1 和 TH 2 细胞。TH 1 细胞与抗原接触后,可通过释放 IL-2、IFN-α、TFN-β 等因子,引起炎症反应或迟发型超敏反应,TH1 细胞又称为炎性 T 细胞;TH2 细胞可通过释放 IL-4、5、6、10 等因子,诱导 B 细胞增殖、分化、分泌抗体, 引起体液免疫应答。
T 辅助淋巴细胞带有大量 CD4 分子,所以叫 CD4 细胞,简称 T4 细胞;作用是,有病毒入侵,CD4 对免疫系统发出对抗信息,起到免疫应答的枢纽作用。 CD4 本身不杀病毒。
正常情况下,CD4 细胞在整个 T 淋巴细胞中占 65%,CD8 占 35%,其比值为 1.75-2.1。CD4 作为一项体现人体免疫力的指标数值越大, 表示免疫力越好, 一旦免疫系统遭受破坏,CD4 数值也会降低.
一般认为,外周血中 CD4 淋巴细胞计数在 500 以上则够用,350-500 免疫力偏低,200-350 时需要警惕,因为会陆续开始出现免疫缺陷的症状。如 CD4 低于 200,疾病进入晚期,就比较危险了。
影响 CD4 变化的因素有很多。身体里的绝大多数 CD4+T 淋巴细胞存在于扁桃体、淋巴结等免疫器官中, 血液中的 CD4 大概只占 2% 左右 。
除了免疫力本身,还有许多因素会影响血液中的 CD4 水平:比如机体的 CD4 水平会随着季节和昼夜发生变化,每日午后最低,晚上 8 点半左右达高峰;当机体发生感染时,免疫器官会募集更多的 CD4 细胞去前线「对敌作战」,血液中的 CD4 数量也会相应减少;急性 CMV 感染、乙型肝炎、结核及其他细菌、病毒感染或者机体遭遇创伤后,血液中 CD4 水平也会相应下降;激素类药物对 CD4 水平有明显影响,短期服用会使 CD4 下降明显;还有 CD4 的检测也有可能存在误差。 需要说明的是,CD4 是很重要的直接反应机体免疫力的指标,但并不是唯一指标。
一般来说,T 淋巴细胞亚群的检测单除了 CD4 的绝对计数,还包括总 T 淋巴细胞(CD3+T 细胞)百分比和绝对值,CD4 占总 T 淋巴细胞的百分比(CD3+CD4+T%,CD4+%),CD8 的绝对计数以及 CD8 占总 T 淋巴细胞百分比(CD3+CD4+%,CD8+%),以及 CD4/CD8 的比值。综合分析这些指标才能够比较全面的评价患者的治疗效果和免疫力水平。
CD8+T 细胞:主要包括细胞毒 T 细胞(Tc 或 CTL)和抑制性 T 细胞(Ts)。Tc 细胞为细胞免疫效应细胞,经抗原致敏后,可特异性杀死带致敏抗原的靶细胞,如肿瘤细胞和感染了病毒的组织细胞。抑制性 T 细胞(Ts,其存在尚有争议)具有抑制体液免疫和细胞免疫的功能,通过分泌抑制性细胞因子和 IFN-γ,抑制体液免疫和细胞免疫。 作用是接到对抗信息后抑制和抗击病毒 。
它并不是单个细胞,它的结构比较复杂,通常形成链状存在与身体,它会和 CD4 细胞结合,形成抗原。它的团结为我们建起保护墙,细胞遭到攻击会出现保护措施。CD8 的作用就是不断繁殖,环绕细胞,从而保护细胞不被破坏。
CD8 数值增加说明细胞正在被不明病毒攻击,CD8 持续保持在高位水平,预示着机体异常免疫激活,意味着 CD4 水平可能会进一步下降,免疫功能重建差。注意,异常免疫激活还和心血管疾病、糖尿病以及其他非艾滋相关慢性疾病的发生发展有关。
0 3
T 淋巴细胞亚群的临床意义
免疫功能是一把双刃剑,过强或过弱都会危害人体健康,因此,临床上需要对患者进行免疫功能的监测和评估。淋巴细胞不同亚群的比例、数量以及功能会直接影响机体的免疫状态,而淋巴细胞亚群分析正是检测免疫功能的重要指标。它能反映机体当前的免疫功能、状态和平衡水平,并可以辅助诊断某些疾病,对分析发病机制,观察疗效及检测预后都有重要意义。正常情况下,T 淋巴细胞亚群检测中的 CD3、CD4、CD8 正常参考值 CD3:60-80% ;CD4:35-55% ;CD8:20-30% ;CD4/CD8 比值:1.4-2.0。
各项参考区间
| 项目序号 | 项目名称 | 单位 | 参考范围 |
|---|---|---|---|
| 1 | 总 T 淋巴细胞百分比 | % | 56-86 |
| 2 | 辅助/诱导 T 淋巴细胞百分比 | % | 33-58 |
| 3 | 抑制/细胞毒 T 淋巴细胞百分比 | % | 13-39 |
| 4 | B 淋巴细胞百分比 | % | 5-22 |
| 5 | NK 细胞百分比 | % | 5-26 |
| 6 | 辅助/抑制 T 淋巴细胞比值 | 0.71-2.78 | |
| 7 | 淋巴细胞计数 | 个/μL | 1530-3700 |
| 8 | 总 T 淋巴细胞计数 | 个/μL | 723-2737 |
| 9 | 辅助/诱导 T 淋巴细胞计数 | 个/μL | 404-1612 |
| 10 | 抑制/细胞毒 T 淋巴细胞计数 | 个/μL | 220-1129 |
| 11 | B 淋巴细胞计数 | 个/μL | 80-616 |
| 12 | NK 细胞计数 | 个/μL | 84-724 |
0 4
淋巴细胞亚群检测临床意义
CD4 细胞意义
辅助 T 淋巴细胞升高 :表示免疫力强,见于各种细菌感染性疾病。
辅助 T 淋巴细胞减少 :表示免疫力降低,见于恶性肿瘤、遗传性免疫缺陷病、艾滋病、应用免疫抑制患者。
CD8 细胞意义
细胞毒性 T 淋巴细胞增多 :见于自身免疫性疾病,如 SLE、艾滋病初期、慢性活动性肝炎、肿瘤及病毒感染等。
细胞毒性 T 淋巴细胞降低 :主要见于肿瘤患者中晚期、γ 免疫球蛋白缺乏症等免疫缺陷病。
0 5
比值意义
CD4+/CD8+ >2.5 表明细胞免疫功能亢进,容易出现自身免疫反应,见于类风湿性关节炎、I 型糖尿病等。
CD4+/CD8+<1.4 称为免疫抑制状态,常见于:
(1)免疫缺陷病,如艾滋病时的比值常显著小于 0.5;
(2)恶性肿瘤;
(3)再生障碍性贫血、白血病;
(4)某些病毒感染;CD4+/CD8+ 降到 1.0 以下为“倒置”表明免疫力已经损伤到非常严重程度。随着病情发展,CD8 也开始下降。最后,T 细胞几乎消失。CD4 与 CD8 比值已没有意义。
(5)若移植后 CD4+/CD8+ 较移植前明显增加,则可能发生排斥反应。
在肿瘤病人外周血中 T 淋巴细胞亚群数值都有异常,其特征是患者体内 CD3+ 细胞、CD4+ 细胞明显减少,而 CD8+ 细胞明显增加,CD4+/CD8+ 比值显著降低,说明肿瘤患者的细胞免疫功能处于免疫抑制状态,患者对识别和杀伤突变细胞的能力下降,形成了肿瘤的生长转移。骨髓造血细胞的增殖和分化障碍也与 T 细胞亚群异常有关。如在再生障碍性贫血与粒细胞减少症中,患者的外周血 CD4+ 细胞数减少,CD8+ 细胞数增多,CD4+/CD8+ 比值明显下降。
二、B/NK 淋巴细胞的临床意义
B 淋巴细胞升高见于细菌性感染、变态反应、自身免疫性疾病等
B 淋巴细胞降低提示免疫功能低下,见于反复感染,严重病毒性感染等。
NK 细胞(CD3-CD16+ 和/或 CD56+)能够介导对某些肿瘤细胞和病毒感染细胞的细胞毒性作用。
NK 细胞升高主要见于感染早期、肿瘤早期、长期使用干扰素等药物,骨髓移植后、复发性流产等;
NK 细胞降低提示免疫功能低下,见于病毒感染,恶性肿瘤、免疫缺陷、HIV。
三、如何解读淋巴细胞亚群检验报告?
淋巴细胞亚群异常报告主要包括 T 细胞总计数异常,CD4+T 细胞计数异常,CD8+T 细胞计数异常,CD4+/CD8+ 比值异常,B 细胞计数异常和 NK 细胞计数异常等。淋巴细胞亚群检测结果解读:
感染后 T 细胞亚群的变化

① 上述变化是指感染的初期 ~ 中期;
② 全身性感染变化幅度大于局部性感染;
③ 不同病原微生物感染引起的变化幅度不同;
④ 不同个体的淋巴细胞反应性不同,变化幅度有差别;
⑤ 晚期,患者 T、T4、T8 细胞全线减少。
B 细胞和 NK 细胞的变化

注意:
① 临床表现重,淋巴细胞亚群改变明显(百分比 ↑↑↑、绝对含量 ↑↑↑),说明免疫力好
② 临床表现重,淋巴细胞亚群无明显改变,说明免疫力较差或发生耐受
③ 临床表现重,淋巴细胞亚群水平低(绝对含量 ↓↓↓),免疫功能很差
另外在使用免疫抑制剂的过程中:
(1) CD4+T 细胞绝对计数小于 200 个/μl,考虑停用药物。当小于 500 个/μl,提示需要注意控制用量。
(2) CD4/CD8 的值小于 0.5,考虑停用药物。
(3) 如果 CD4+T 维持低位,建议使用胸腺素等免疫增强剂。
(*CD4+T 淋巴细胞 <200 个/μl,易发生卡氏肺孢子虫感染;巨细胞病毒感染和鸟分枝杆菌感染常发生于 CD4+T 淋巴细胞 <50 个/μl 的病人,极少见于 CD4+T 淋巴细胞 >100 个/μl 的病人)
下表总结了主要的淋巴细胞亚群异常结果及其与疾病的关系:


单一淋巴细胞亚群变化常见的疾病种类:
| 淋巴细胞变化 | 疾病 |
|---|---|
| $CD3^+$ | |
| $CD4^+$增多 | 生理现象,生命早期$CD4^+$细胞相对较多,比例较高:细菌感染可使$CD4^+$细胞增多比例增高 |
| $CD4^+$减少 | HIV感染先关性$CD4^+$细胞缺陷;特发性$CD4^+$细胞减少症;因原发性或继发性淋巴管扩张所致腹泻,使$CD4^+$细胞丢失$CD4^+$细胞减少 |
| $CD8^+$增多 | 病毒感染,最常见EBV感染、CMV感染等;真菌感染,肿瘤等也可出现此类变化 |
| $CD8^+$减少 | 先关性$CD8^+$细胞缺陷 |
| $CD4^+$和$CD8^+$均增多 | 无 |
| $CD4^+$和$CD8^+$均减少 | 重症联合免疫缺陷病或先天性胸腺发育不良;细菌感染或一些病毒感染导致的暂时性$CD4^+$和$CD8^+$细胞均减少;自身免疫性疾病,如皮肌炎 |
| $CD19^+$ | |
| 增多 | 部分淋巴瘤患儿;感染导致$CD19^+$细胞暂时性增多 |
| 减少 | 继发性B细胞缺陷者;部分EBV感染患儿;使用针对B细胞的靶向药物,如利要昔单抗治疗者;一些白血病患儿 |
| $CD16^+$$CD56^+$ | |
| 增多 | NK细胞淋巴瘤或白血病;病毒感染;化学中毒或药物中毒 |
| 减少 | 先关性NK细胞缺陷;感染等因素所致的继发性改变 |
注:HIV为人获得性免疫缺陷病毒;EBV为EB病毒;CMV为巨细胞病毒
2 种淋巴细胞亚群同时变化常见的疾病种类:
| 淋巴细胞变化 | 疾病 |
|---|---|
| $CD3^+$和$CD19^+$ | |
| 增多 | 部分EB病毒感染患儿$CD8^+$细胞反应性增高,$CD19^+$细胞可因感染增高;化脓性细菌感染可使$CD19^+$细胞和$CD4^+$细胞增多;化学品也可能引起类似改变 |
| 减少 | 重症联合免疫缺降病患儿$CD3^+$细胞和$CD19^+$细胞明显减少,其至可为0;一些严重感染或炎症可能使TB细胞减少身体耗竭时也会出现类似现象,但一般不会完全缺失 |
| $CD3^+$和$CD16^+$$CD56^+$ | |
| 增多 | 病毒感染可致$CD8^+$细胞和$CD16^+$$CD56^+$细胞增多;肿瘤性疾病、自身免疫性疾病或某些病原体感染也可能出现类似情况 |
| 减少 | 可见于部分重症联合免疫缺降病患儿,$CD3^+$细胞和CDI6+CD56+细胞可明显低下 |
| $CD19^+$和$CD16^+$$CD56^+$ | |
| 增多 | 甲醛暴露可能引起;一些病毒感染,如人乳头瘤病毒感染可能引起这种变化 |
| 减少 | 无 |
3 种淋巴细胞同时减少可见于:
1)噬血细胞综合征,三系下降,各个淋巴细胞亚群也可能都减少。
2)三氯乙烯等化学品可使 CD3+、CD19+ 和 CD16+CD56 + 细胞均减少。
3)血液系统疾病中部分骨髓增生异常性疾病,如骨髓增生异常综合征或肿瘤化疗后的骨髓抑制。
举例:淋巴细胞亚群与系统性红斑狼疮
SLE 患者 CD4+CD28- T 细胞、CD4+CXCR5-PD1+ T 细胞、CD8+HLA-DR+ T 细胞和 CD8+CD38+HLA-DR+ T 细胞的比例增加,可能与疾病活动性和肾脏预后有关。T 细胞亚群与疾病活动性指标(C3、C4、ANA 滴度等)之间密切相关:1)补体 C3、C4 明显降低表明 SLE 有活动性,研究中 CD8+ T 细胞与 C4 水平呈负相关(r= - 0.346, p=0.027),CD8+CD38+HLA-DR+ T 细胞与 C3 水平呈负相关(r= - 0.326, p=0.038)(图 5B 和 5C)。2)ANA 滴度和抗 ds-DNA 抗体滴度越高,SLE 疾病活动性越明显。研究中,CD8+CD38+HLA-DR+ T 细胞与 ANA 滴度(r=0.537, p<0.001)和抗 ds-DNA 自体抗体滴度 (r=0.469, p=0.002)呈正相关 (见下图)。

SLE 患者外周血 T 淋巴细胞表型与疾病活动性和自身抗体滴度的相关性
四、什么人适合进行淋巴细胞亚群检测
原则上来讲,在机体的免疫(防御、自稳、监视)功能受损的情况下要考虑检查淋巴细胞亚群,下面列出了一些常见情况:
(1)免疫防御功能受损
(2)免疫自稳和耐受功能受损
(3)免疫监视功能受损(肿瘤性改变)
(4)其他特殊情况(血常规中淋巴细胞明显异常、家族免疫缺陷病史、长期使用免疫抑制剂)
需要说明的是,CD4 是很重要的直接反应机体免疫力的指标,但是并不是唯一指标。
